Définition biologique de l’hypercalcémie =
- Calcémie > 2,6mmol/L
- Calcium ionisé > 1,3 mmol/L
Examen à faire en 1ère intention devant une hypercalcémie =
Dosage de la PTH
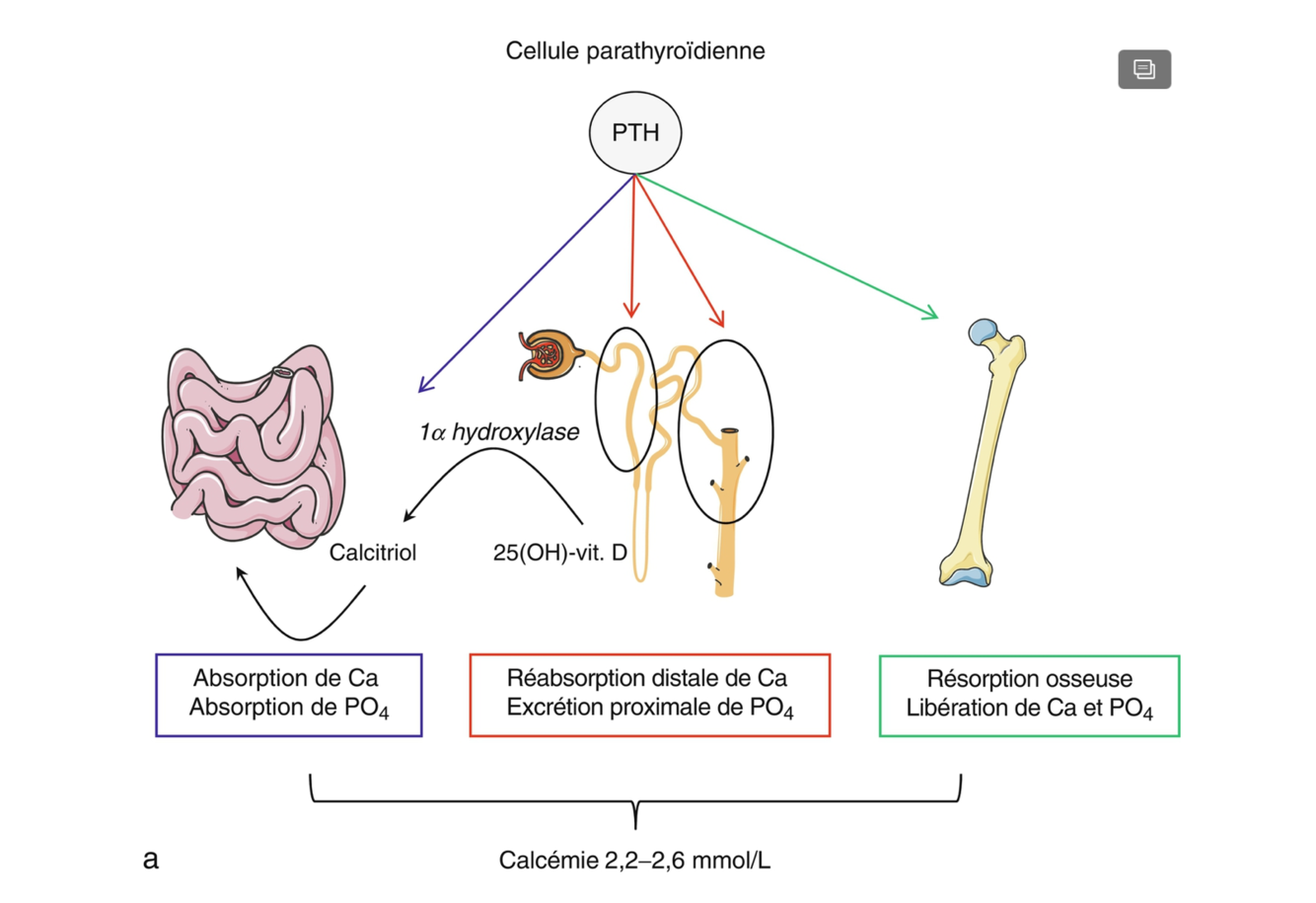
Actions de la PTH = (3)
- elle stimule la 1α-hydroxylase dans le tubule proximal du rein et augmente par conséquent la production du calcitriol, qui à son tour augmente l’absorption intestinale du calcium et du phosphore ;
- elle augmente la résorption osseuse et donc mobilise le calcium et le phosphore de l’os ;
- elle inhibe la réabsorption rénale du phosphore au niveau du tubule proximal et stimule la réabsorption rénale du calcium au niveau du tubule distal. Cet effet dissocié au niveau du rein permet d’augmenter la calcémie et de diminuer la phosphatémie, sans modifier le produit phosphocalcique.
=> FIgure 22.1 a
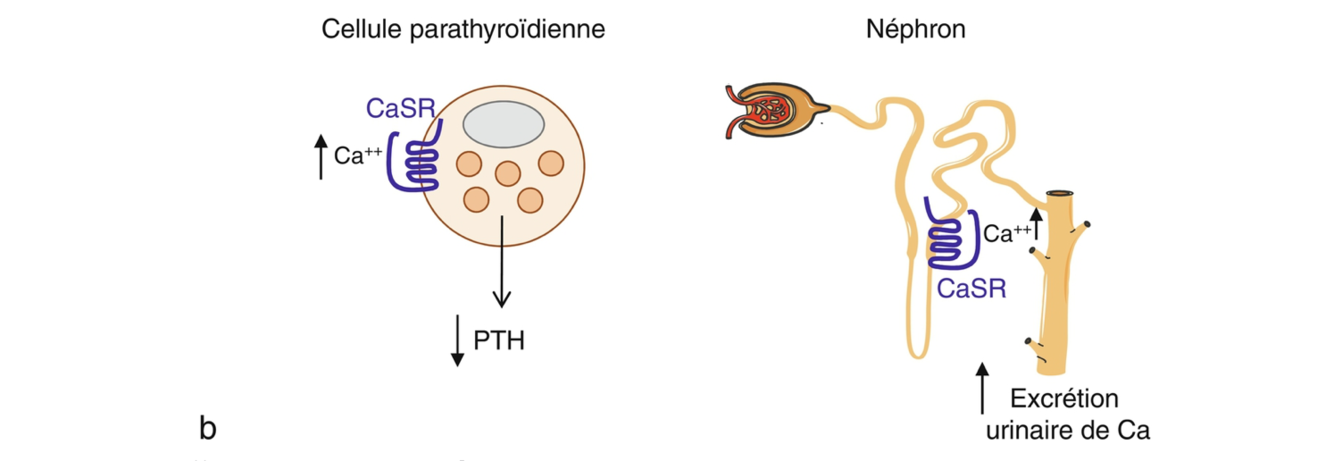
Stimulation de la sécrétion de PTH =
Récepteur calcium sensor CaSR sur les cellules parathyroidiennes qui inhibent la sécrétion de PTH quand la calcémie augmente => Ce récepteur est également présent au niveau du tubule rénal et inhibe la réabsorption du calcium quand la calcémie augmente.
=> Figure 22.1 b
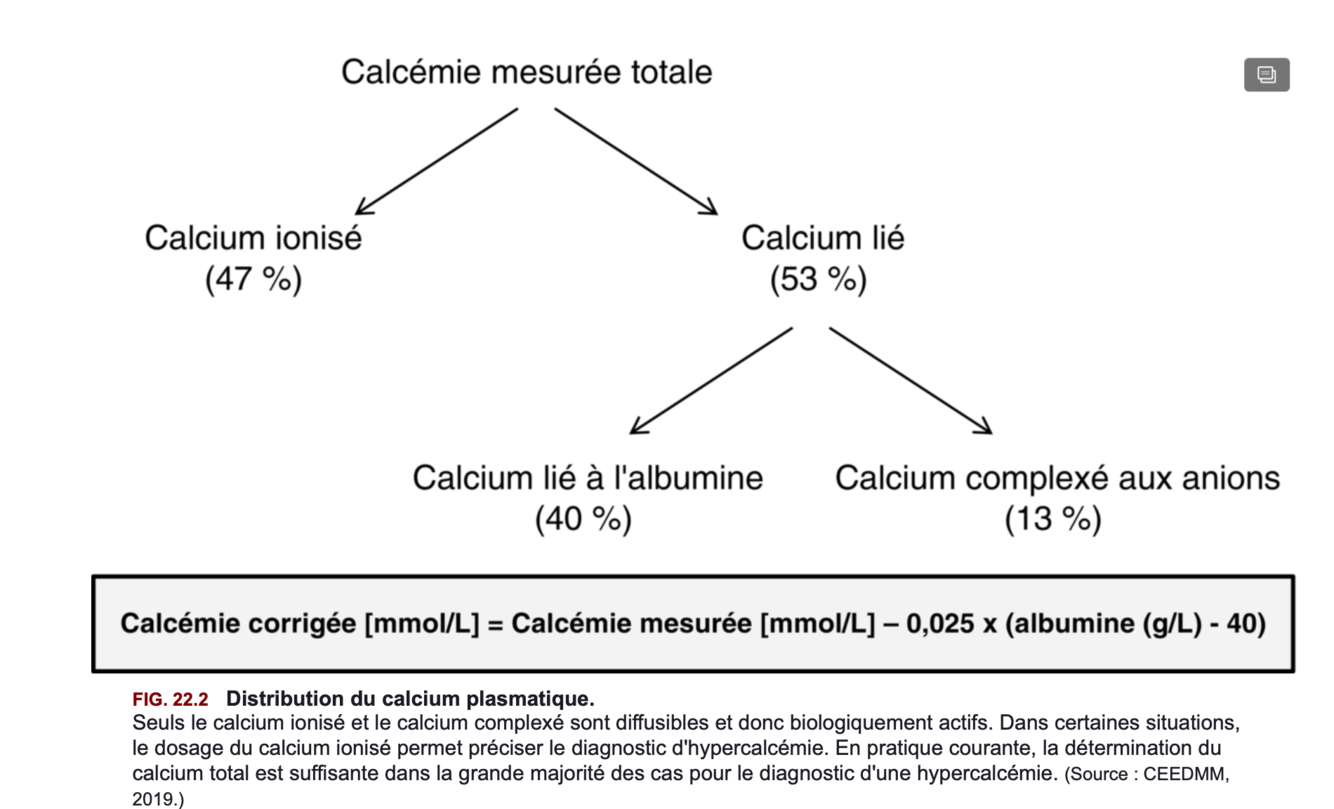
Distribution du calcium prasmatique total=
- 47% de calcium ionisé
- 53% de calcium lié
- 40% à l’albumine
- et 13% aux anions (bicarbonate, phosphate,sulfate ou citrate)
=> Figure 22.2
Quelle portion du calcium est biologiquement active ?
Seul le Calcium ionisé et complexé est diffusible et ultrafiltrable donc biologiquement actif.
En général 50% du calcium total est ionisé sauf dans 3 situations =
- L’acidose => Augmente le calcium ionisé, l’acalose le diminue
- Hyperprotidémie => diminue le calcium ionisé et l’hypoprotidémie l’augmente
- Augmentation du phosphore ou sulfate sérique => diminue le calcium ionisé et augmente le calcium complexé
Symptômes des hypercalcémies = (5)
La majorité des hypercalcémies modérées, comprises entre 2,63 et 3 mmol/l, sont peu ou totalement asymptomatiques.
=> Découverte fortuite
=> Tableau 22.1

Définition hypercalcémie maligne + signes cliniques (4) =
La calcémie est en général > 3,7 mmol/l [> 150 mg/l].
+ La déshydratation, toujours présente, entretient l’élévation de la calcémie responsable d’une insuffisance rénale fonctionnelle qui aggrave l’hypercalcémie en réduisant la clairance calcique.
+ Le tableau clinique est compliqué par l’altération de la conscience (syndrome confusionnel voire coma), des troubles du rythme cardiaque, notamment avec un risque de tachycardie ventriculaire et/ou de bradycardie avec asystolie.
Les digitaliques sont contre indiqués dans les hypercalcémies ?
Vrai car ils favorisent les complications de l’hypercalcémie maligne.
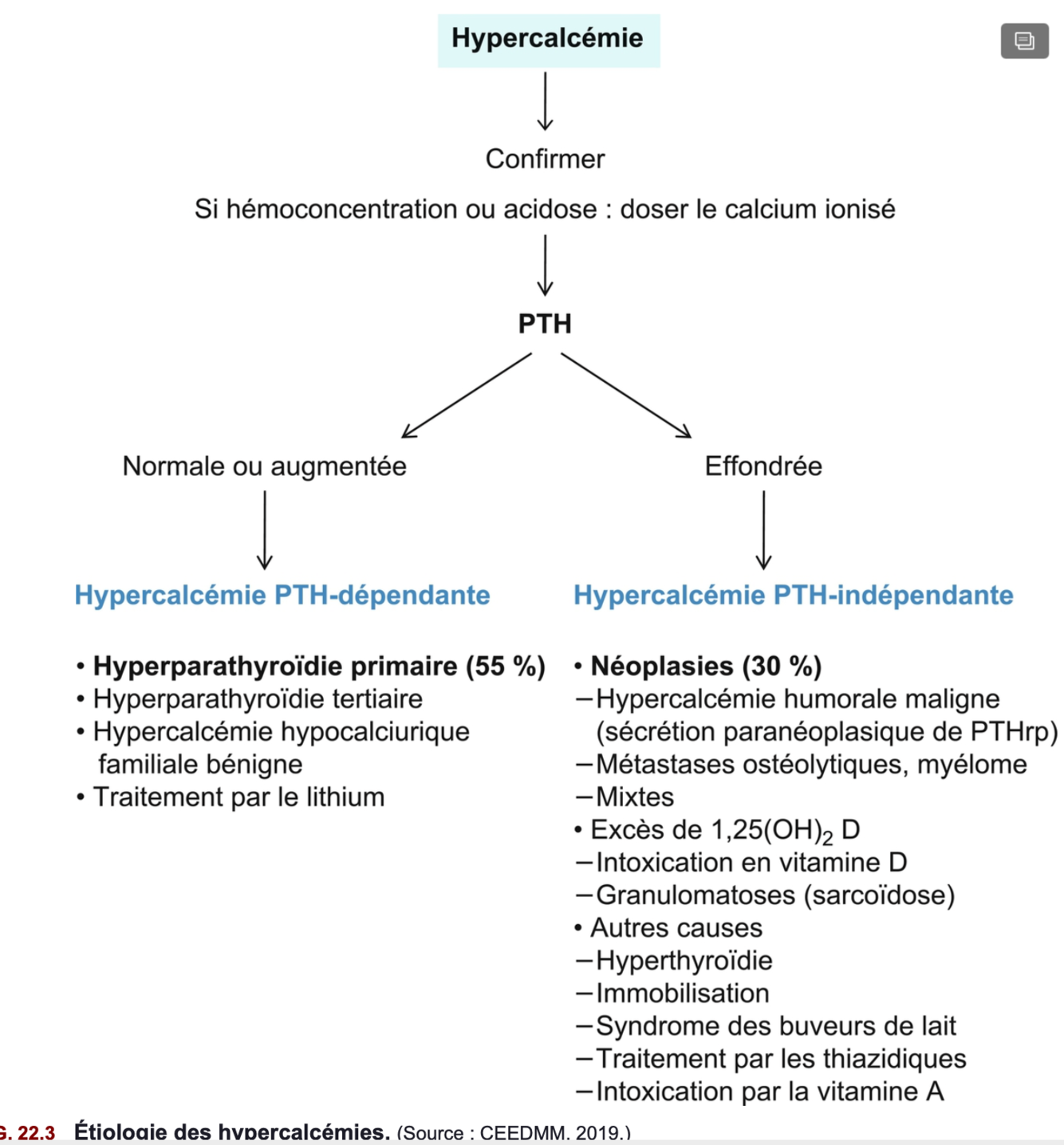
2 principales étiologie des hypercalcémie =
- Hyperparathyroidie primaire
- Paranéoplasique
Etiologie + démarche diagnostic des hypercalcémies =
=> Figure 22.3
Terrain et prévalence de l’hyperparathyroidie =
- 1 personne sur 1000
- Surtout chez les femmes ménopausées.
Signes cliniques de l’hyperparathyroidie primaire = (3)
= Souvent asymtomatiques mais parfois :
- asthénie, d’un manque d’entrain, d’une fatigue musculaire à laquelle contribue aussi l’hypophosphorémie.
+ S’y ajoutent des signes osseux, rénaux et articulaires parfois révélateurs, qui constituent déjà des complications de la maladie
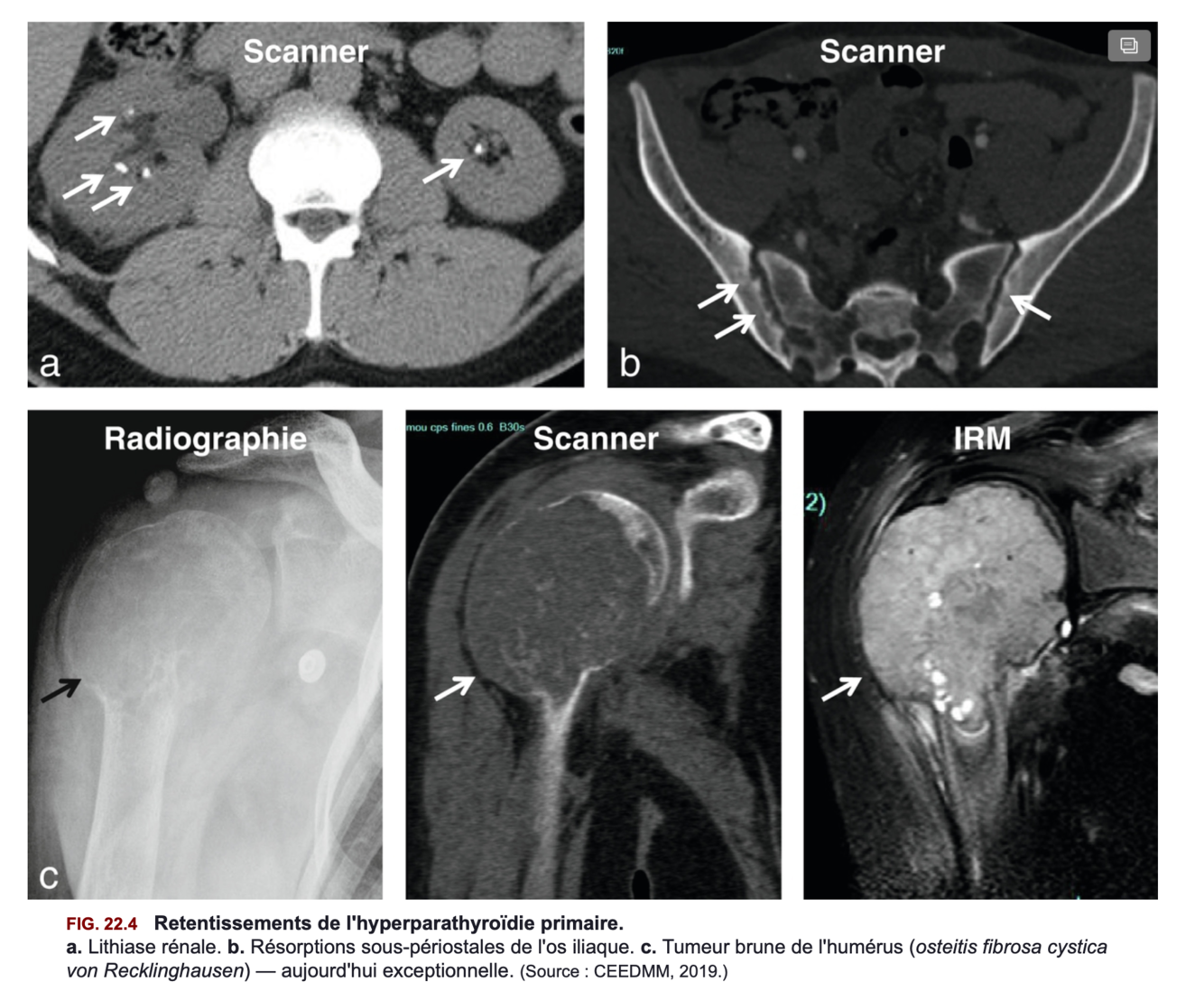
- L’expression clinique la plus traditionnelle constitue la classique « ostéite fibrokystique de von Recklinghausen » = douleurs osseuses très vives, des fractures pathologiques.
- La raréfaction osseuse prédomine sur l’os cortical, dont le meilleur reflet à l’ostéodensitométrie est la densité du tiers distal du radius.
- Lithiases rénales = biatérales, récidivantes, radio-opaques et parlantes
+ La néphrocalcinose est aussi possible.
- Un syndrome polyuro-polydipsique modéré (de l’ordre de 3 à 4 litres par jour) fait partie du tableau clinique.Il s’explique par une réduction de la sensibilité du tubule rénal à l’action de la vasopressine en raison de l’hypercalcémie. Il s’accompagne d’un défaut d’acidification des urines qui contribue au risque d’infection urinaire et de lithiases.
- Des crises « pseudo-goutteuses » sont possibles, liées à la chondrocalcinose. Elles surviennent volontiers au niveau des poignets, des coudes, des genoux.
=> Figure 22.4
Signes radiologiques osseux de l’hyperparathyroidie = (7)
- résorption accentuée s’observent typiquement au niveau des phalanges des mains.
- Un amincissement et un aspect fibrillaire des corticales,
- une disparition des houppes phalangiennes
- et, surtout, des érosions sous-périostées « en coup d’ongle » très spécifiques sont observés.
=> Fgure 22.4
Diagnostic de l’hyperparathyroidie primaire =
Biologique => Hypercalcémie, PTH augmentée ou normale
=> Si il n’y a rien à l’imagerie, on peut quand meme faire la chirurgie
Anomalies biologiques dans l’hyperparathyroidie primaire = (5)
- Hypercalcémie
- PTH normale ou augmentée -
+/- hypophosphorémie 50%
- Augmentation de la calciurie.
- Hypovitaminose K
Cause d’élévation de la PTH = (3)
- Syndrome d’hypercalcémie-hypocalciurie = pas de calciurie
- Lithium
- Hyperparathyroidie primaire
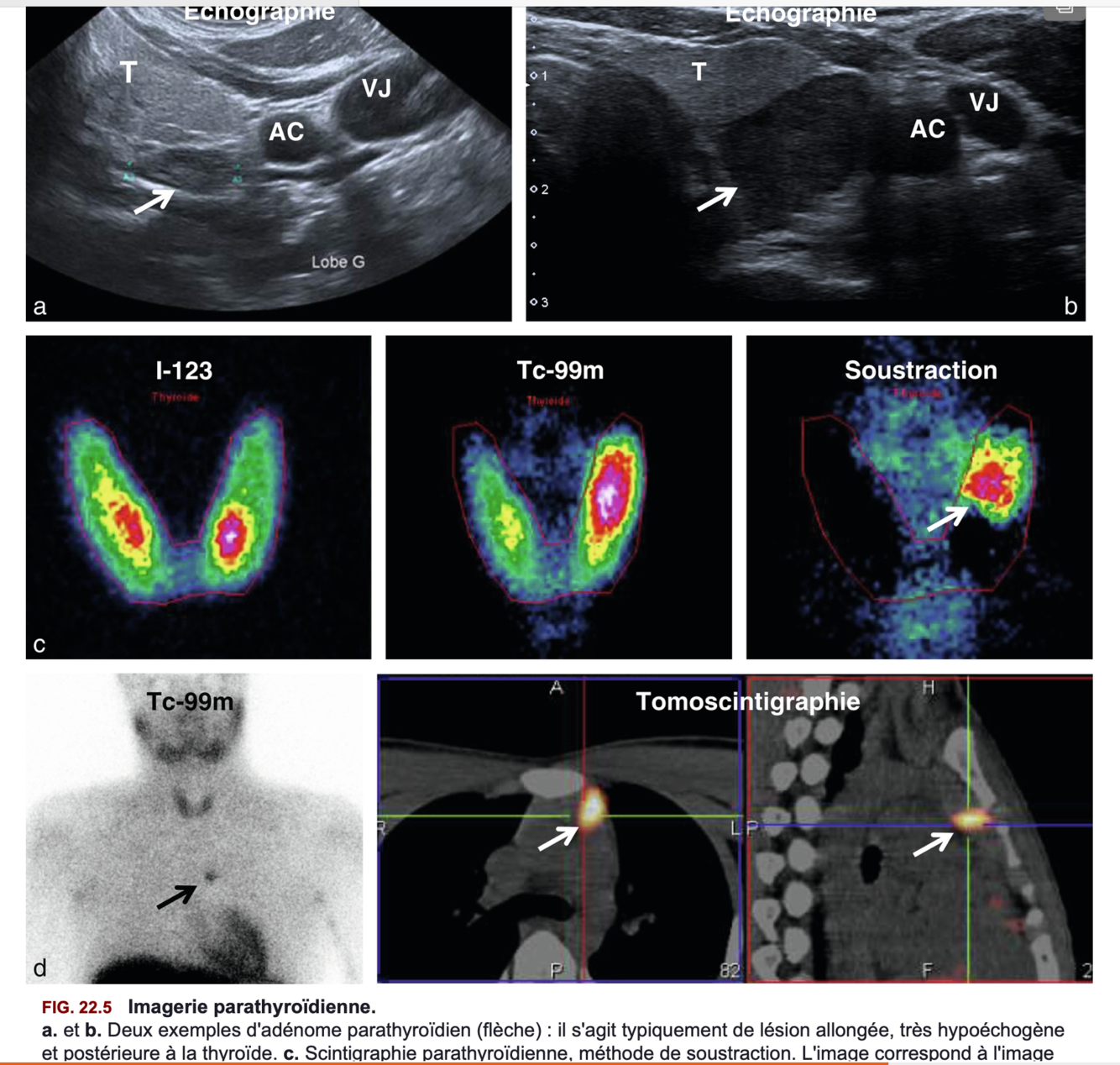
Imagerie utiles devant une hyperparathyroidie primaire =
- Echographie
- Scintigraphie au sesta MIBI => Pour la localisation mais ne pose pas le diagnostic qui est biologique
=> figure 22.5
Indications de l’imagerie avant la chirurgie dans l’hyperparathyroidie primaire =
- Si chirurgie conventionnelle avec exploration peropératoire des 4 glandes => imagerie non indispensable, sauf si pas de guérison post-chirurgie
- Si chirurgie latéralisé mini-invasive = Echographie ET scintigraphie indispensable.
Syndromes génétiques et endocrinienne avec une hyperparathyroidie primaire =
- NEM1 => Hyperplasie des 4 glandes
- NEM2A = mutation gène RET => hyperplasie des 4 glandes
- Tumeur de la machoire = mutation HRPT2
Souvent les hyperparathyrdoidie sont dues à des adénomes uniques ou multiples ?
Le plus souvent unique
Définition des hyperparathyroidies secondaire =
Hyperparathyroidie due à une hypocalcémie, souvent dans l’insuffisance rénale chronique
Défintiion de l’hyperparathyroidie tertiaire =
Autonomisation d’une hyperparathyroidie secondaire par adénome multiple ou unique


