Définition?
Incapacité du coeur à assurer un Qc suffisant aux besoins de l’organisme, à un niveau de P° de remplissage N:
- Symptômes d’IC
- Signes d’IC
- Assoc à une aN de structure ou de fonction cardique orientant vers un diagnostic étiologique
Formules du Qc et de la FEVG?
-Qc =FC x VES
-FEVG =VES/VTD
=(VTD-VTS)/VTD
Paramètres physio dont dépend le VES?
- Précharge ou VTD: loi de Franck Starling
- Inotropisme (système b-adrénergique)
- Post-charge: RVS pour VG et RVP pour VD
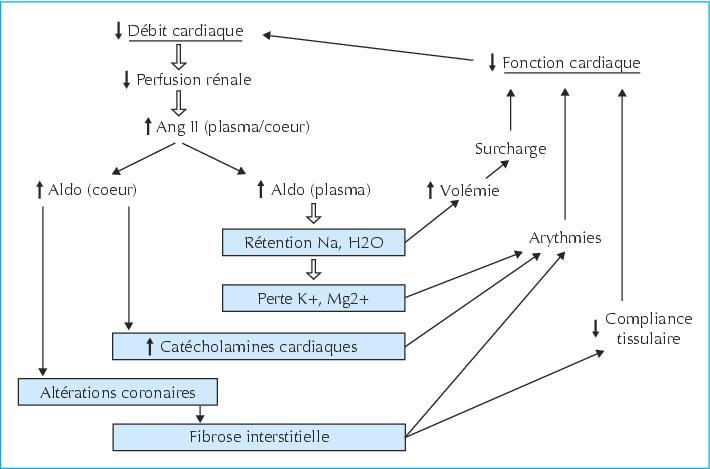
Cercle vicieux de l’IC?
Classification des IC?
-A fonction diastolique préservé/systolique altérée:
- FEVG <50%
- Amputation de contractilité myocardique
-A fonction systolique préservée:
- FEVG >50%
- Troubles du remplissage ventriculaire
-ICD
Etiologies de l’ICD?
CAVITES
- CIA
- AAG
- VD: IDM du VD
- ICG
- Tamponnade
- EP
- SDRA
Etiologies de l’IC à fonction systolique préservée?
- Age
- CMI
- CMH (HTA ++)
- CMR: amylose, hémochromatose, péricardites constrictives…
Etiologies de l’IC à fonction diastolique préservée?
- CMI
- CMV: IA + M (surcharge volumique), RA ++ (surcharge P°)
- CMH
- CMD:
- Myocardites (ATCD)
- Endoc: dysthyroïdie, Cushing, acromégalie, hypoCa2+, diabète
- Maladie de système
- Toxiques: cocaine, OH, anthracyclines
- Carences: vit B1, sélénium, Mg2+
- Evolution de toutes cardiopathies avancées
- Génétique
-IC à débit elévée: HAut DEBI PAGET
- Hyperthyroïdie
- Anémie
- Dialyse (FAV)
- Enfant: grossesse
- Béri béri
- Infections, sepsis sévère
- Maladie de Paget
Signes fonctionnels et cliniques IC D et G?

Complications?
- Décès: 40-50% à 5ans si NYHA 4
- Décompensations cardiaques avec hospitalisations itératives
- TDRV (TV+++ et FV) et TDRSV (FA ++)
- Accidents thrombo-embolique
- HypoTA +/- aggravée par les médicaments
- Troubles hydroélectrolytiques
- Bas débit +/-hypoperfusion cérébrale avec asthénie, troubles de la mémoire, confusion
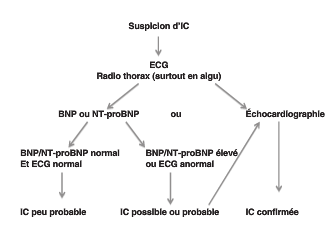
Stratégie diagnostique?
1- Diagnostic positif: SF + SC
–>Cf. schéma
+/- IRM ou scintigraphie cardiaque, holter ECG, coro, VO2 max (tolérance fonctionnelle)
2- Recherche de facteurs aggravants
–>Interrogatoire + clinique
–>Bio: NFS, CRP, TSH, BHC, créat, iono
–>Holter ECG/TA, épreuve fonctionnelle, oxymétrie/polygraphie/EFR, PM6
- Mauvaise observance du traitement
- Ecart de régime
- Infections
- TDRSV ou TDRV
- HTA
- Anémie
- EP
- Dysthyroïdie
- Iatrogénie: antiarythmique, BB, AINS, inhibiteurs calciques, diurétiques, vasoD…
Mécanismes de l’anémie dans l’IC?
- Facteur aggravant
- Conséquence de l’IC évoluée par bas Qc avec ischémie médullaire et déficit de production
Signes de stase pulmonaire à la RP?
- Redistribution vasculaire vers les sommets
- Oedème interstitiel avec:
- Lignes de Kerleys A et B
- Images réticulonodulaires des bases
- Vx hiliaires flous
-Oedème alvéolaire: opacités floconneuses en ailes de papillon
Traitement de l’IC à fonction diastolique conservée?
1- MHD: REGIM PASTA

- Réadaptation CV à l’effort
- Education thérapeutique
- Vaccinations grippe + pneumocoque
- Iatrogénie: révision ordo + pas d’auto-médication
- PEC multidisciplinaire
- Surveillance du poids
- Activité physique régulière
- Régime pauvre en sel <5-6g/j
- Sevrage tabac + OH
+Contraception (femmes en âge de procréer) + réinsertion pro ou invalidité
2- Traitement étiologique quand possible
3- Médicaments (Cf. tableau)
4- Traitements non médicamenteux
- DAI:
- Prévention primaire:
–>FEVG <35% après 3M traitement médical optimal ou >6S après IDM/geste de revascularisation
- Prévention secondaire: post-ACR
- Résynchronisation:
- NYHA 2 ou plus
- FEVG <35%
- QRS >120ms
Contre-indications BB?
- BPCO ou asthme sévère
- AOMI stades 3-4
- ICA
- BAV de haut degré non appareillé, bradycardie <45/min
- Angor de Prinzmetal, SY de Raynaud
Suivi?
-Consultation cardiologue annuelle + MT semestrielle
+/- /2S si IC instable, après chaque modification thérapeutique, mensuelle quand symptomatique
- ECG annuel + lors titration BB
- ETT:
- Si changement clinique
- Mise en place de traitements susceptibles de modifier la fonction cardiaque
- /3ans si stables
-Bio: iono + fonction rénale
- Semestrielle
- A chaque modification thérapeutique
- Si évênements intercurrents
Evolution naturelle?
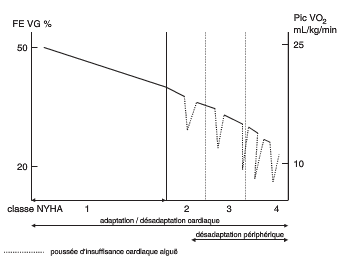
Pronostic?
-Clinique:
- NYHA 3-4
- Hospitalisations répétées
-HD: FEVG altérée, diminution Qc, HTAP
-ECG: QRS >120ms
-Bio: hyponatrémie, augmentation BNP
-Altération VO2max (<14ml/kg/min)


